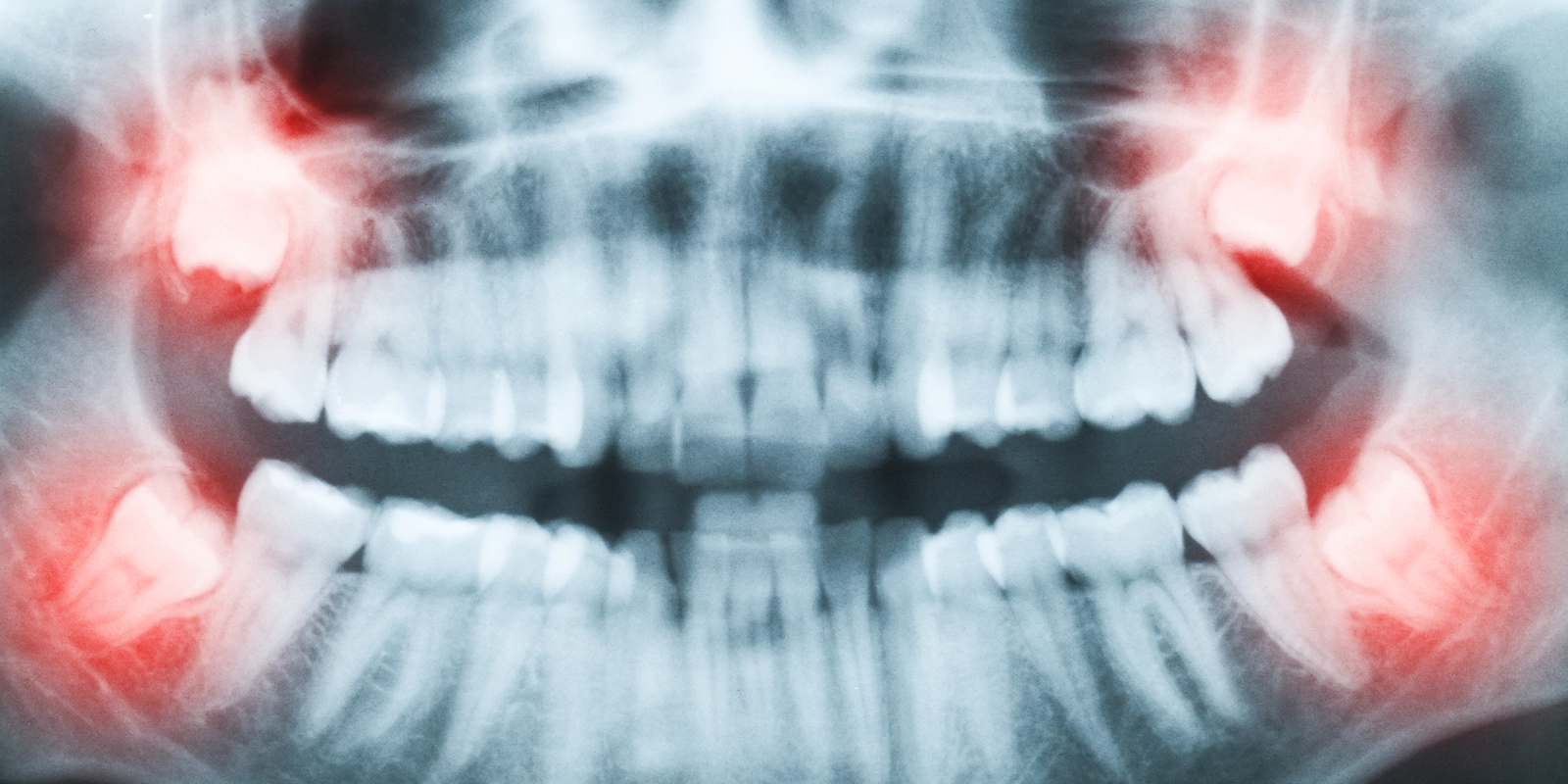
下顎の親知らずの根の先は「下歯槽神経」(下唇・顎・舌の一部の感覚をつかさどる神経)に近接していることが多く、通常の2次元レントゲンだけでは神経との距離や位置関係を正確に把握できない場合があります。
当院では歯科用CTを用いた3次元画像診断を行い、親知らずの根の形・向き・骨の状態・神経との位置関係を正確に把握した上で治療方針を決定します。この事前の精密診断が、手術中の偶発症(神経損傷・骨折など)を最小化するために重要なステップです。
親知らず(第三大臼歯)は、歯列の最も奥に生える永久歯で、多くの場合10代後半から20代にかけて萌出(生えてくること)します。
現代人は顎の骨格が小さくなる傾向があり、親知らずが正常に萌出するためのスペースが確保できないケースが増えています。このため、斜めに傾いたまま隣の歯に当たった状態で止まる「水平埋伏」や、歯茎の中に完全に埋まったままの「完全埋伏」の状態になることが珍しくありません。
親知らずの痛みや腫れが生じる最も多い原因は「智歯周囲炎(ちしゅういえん)」と呼ばれる炎症です。歯が斜めに生えると、歯の頭の一部が歯茎に覆われた状態になります。
この覆われた部分と歯茎の間にできた隙間(歯周ポケット)に食べ物の残りかすやプラーク(歯垢)が入り込みやすく、細菌が繁殖することで歯茎が赤く腫れ、強い痛みが生じます。
腫れが進行すると顎や首のリンパ節にまで炎症が及ぶこともあり、口が開けにくくなったり、飲み込む際に痛みを感じたりすることがあります。
また、斜めに生えた親知らずは隣の奥歯(第二大臼歯)の根にぴったり接しているケースがあります。
この状態では第二大臼歯の清掃が困難になり、隣接面から虫歯が進行しやすくなります。
さらに、親知らず自体も最も奥に位置するため歯ブラシが届きにくく、虫歯になりやすい環境にあります。
痛みが出るたびに抗生物質や消炎鎮痛薬で一時的に症状を抑えることはできますが、歯の位置や形が変わらない以上、炎症は繰り返します。
そのため、問題を起こしている親知らずは早期に対処することが重要です。

親知らずを診た場合、必ずしも全例を抜歯するわけではありません。
歯の生え方・向き・隣接する歯との関係・炎症の既往・患者様のお口全体の状況を考慮した上で、抜歯すべきかどうかを判断します。
斜めまたは真横に生えており、隣の歯への圧迫や清掃不良による虫歯・歯周病リスクが高い場合は、抜歯が適切と判断することが多いです。
智歯周囲炎を繰り返している場合も同様です。炎症のたびに抗生物質を使用することは身体への負担であり、繰り返す炎症を根本的に解決するためには、原因となっている歯の除去が最も確実な対処法になります。
矯正治療を検討している場合も、親知らずが他の歯を奥から押す力(萌出圧)が歯列に影響を与えることがあるため、矯正開始前に抜歯を勧める場合があります。
また、親知らずの周囲に嚢胞(のうほう:液体が溜まった袋状の組織)が形成されていることが画像検査で確認された場合は、早期の対処が必要です。
真っ直ぐに正常な向きで生えており、上下でしっかり噛み合わせが成立している場合は、特に問題がなければ経過観察で対応できます。
また、手前の奥歯(第一・第二大臼歯)を失ってしまった場合、残っている親知らずをブリッジの支台歯や義歯の固定に活用できる場合があります。
安易な抜歯で将来の選択肢を狭めないよう、残せる可能性についても丁寧にご説明します。
下顎の親知らずの根の先は「下歯槽神経」(下唇・顎・舌の一部の感覚をつかさどる神経)に近接していることが多く、通常の2次元レントゲンだけでは神経との距離や位置関係を正確に把握できない場合があります。
当院では歯科用CTを用いた3次元画像診断を行い、親知らずの根の形・向き・骨の状態・神経との位置関係を正確に把握した上で治療方針を決定します。この事前の精密診断が、手術中の偶発症(神経損傷・骨折など)を最小化するために重要なステップです。

抜歯は局所麻酔を行った上で実施します。麻酔の注射自体の痛みを和らげるために、先に表面麻酔を塗布してから行います。麻酔が十分に効いた後(概ね5〜10分)に抜歯処置に移ります。
真っ直ぐ生えている親知らずであれば、処置そのものは数分から10分程度で完了することがほとんどです。
斜めや横向きに埋まっている場合は、歯茎を切開して骨を削り、歯を複数に分割して取り出す処置(難抜歯)が必要になります。この場合、処置時間は20〜40分程度に延びることがあります。
麻酔が効いている間は痛みを感じませんが、処置中に振動や圧迫感を感じることはあります。不安を感じた際はすぐに手を挙げてお知らせください。
麻酔が完全に切れるまでの2〜3時間は、感覚が鈍くなっているため食事・飲み物で火傷しないよう注意が必要です。
抜歯後のリスクとして代表的なものが「ドライソケット」です。通常、抜歯後の傷口は血液が凝固した「血餅(けっぺい)」と呼ばれる塊で覆われ、これが傷の治癒を促進します。強いうがいや指で触ること・吸う動作(ストローの使用など)によってこの血餅が剥がれると、顎の骨と神経が直接外部にさらされる「ドライソケット」の状態になります。
骨が露出することで非常に強い持続性の痛みが生じ、自然に治癒しにくいため、早期に歯科医院で処置(傷口の洗浄と薬剤塗布)が必要です。発症リスクは全体の2〜5%程度とされていますが、喫煙者では有意にリスクが高まります。
下顎の難抜歯では、下歯槽神経や舌神経(舌の感覚をつかさどる神経)に近接した処置になるため、術後に一時的なしびれや感覚の鈍さが生じることがあります。多くの場合は数週間〜数カ月で回復しますが、まれに長期化することがあります。
CT検査による事前の神経走行確認と慎重な処置によってリスクを低減しますが、完全にゼロにはならないリスクであるため、術前に十分な説明と同意確認を行います。
上顎の親知らずは上顎洞(副鼻腔の一部で鼻の奥にある空洞)に根の先が近接または接触していることがあります。抜歯の際に上顎洞との交通(口腔と上顎洞がつながった状態)が生じることがあり、鼻から空気が漏れる感覚や蓄膿症に似た症状が一時的に現れることがあります。
軽度であれば自然に閉鎖しますが、状態によっては追加処置が必要になることもあります。

抜歯後の回復を順調に進めるためには、術後の過ごし方が重要です。適切なケアを行うことで、ドライソケットや感染のリスクを下げ、治癒を促すことができます。
抜歯当日は麻酔が切れた後も、傷口への刺激を最小限にするため柔らかい食事(おかゆ・豆腐・ヨーグルトなど)をお勧めします。熱い飲み物・食べ物は血管を拡張させて出血を促すため避けてください。また、抜歯した側と反対側で噛むようにし、傷口を直接刺激しないよう意識することが大切です。
抜歯当日の飲酒・激しい運動・入浴(湯船への浸かり)は血行を促進するため、腫れや出血が悪化する原因になります。シャワー程度に留め、体を温めすぎないようにしてください。
抜歯直後は強いうがいを避けてください。血餅が剥がれてドライソケットになるリスクがあります。
翌日以降は、傷口周囲に触れないよう気をつけながら通常の歯磨きを再開し、傷口部分は軽く洗い流す程度にとどめます。歯磨き粉を使用すると泡立ちによってついうがいを繰り返したくなるため、最初の数日間は歯磨き粉を使わずに磨く方法も有効です。
腫れは抜歯後24〜48時間で増大し、3〜4日目にピークを迎えた後、徐々に引いていきます。腫れた部位は冷やしすぎず、濡れたタオルなどで緩やかに冷やす程度に留めてください。
氷を直接当てたり、アイスノンで過度に冷やしたりすると血行が悪くなり、逆に治癒が遅れることがあります。
腫れや痛みが術後1週間以上改善しない場合、または術後に発熱・強い痛みが続く場合は早めにご連絡ください。